La maggior parte di esse sono croniche e potenzialmente invalidanti, in grado quindi di minare la qualità di vita di coloro i quali ne soffrono. Il loro controllo è diventato complicato a causa delle risorse limitate e vengono spesso ignorate a livello globale.
Introduzione e contesto
Alcune malattie infettive causate da diverse specie microbiche appartenenti a batteri, funghi, parassiti e virus, si verificano raramente nei paesi sviluppati, mentre colpiscono in particolare le popolazioni povere. Altre sono attribuite a vettori come mosche e forme larvali delle mosche. Sono difficili da diagnosticare proprio a causa della mancata disponibilità di metodi di coltura e incapacità diagnostiche. Inoltre, riscontrando pochi casi o casi isolati, gli operatori sanitari non riescono a sviluppare conoscenze approfondite.
Hotez et al. hanno introdotto il termine NTDs per affrontare tali malattie infettive con la nobile intenzione di promuovere slancio politico, finanziamenti, ricerca e sviluppo, così da affrontare la minaccia creata. Il termine neglette fa riferimento al fatto che queste patologie non riescono ad ottenere attenzione su un programma di salute globale.
Caratteristiche
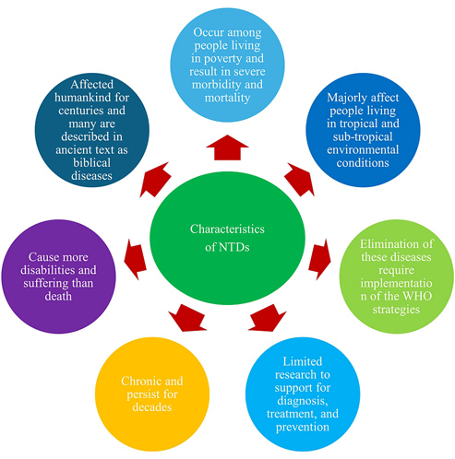
Malattie che si verificano tra le persone che vivono in povertà e provocano grave morbilità e mortalità. Colpiscono principalmente le persone che vivono in condizioni ambientali tropicali e subtropicali. La ricerca è limitata, la prevenzione e l’eliminazione di tali malattie richiede l’attuazione di strategie globali a carico dell’Organizzazione Mondiale della Sanità (OMS). Sono croniche, persistono per decenni.
| Ulcera di Buruli | Infezione cutanea micobatterica debilitante che causa una grave distruzione della pelle, delle ossa e dei tessuti molli |
| Malattia di Chagas | Malattia protozoaria potenzialmente letale trasmessa all’uomo attraverso il contatto con insetti vettori (cimici triatomine) |
| Dengue e chikungunya | Due malattie virali trasmesse dalle zanzare, soggette a focolai, che causano sintomi simili a quelli dell’influenza spesso associati a sintomi gravi, dolorosi e invalidanti |
| Dracunculiasi (malattia del verme della Guinea) | Infezione elmintica trasmessa esclusivamente bevendo acqua contaminata da pulci d’acqua a loro volta infette da parassiti. Un anno dopo, le femmine adulte dei vermi ulcerano dolorosamente la pelle per espellere le loro larve |
| Echinococcosi | Malattie elmintiche causate dagli stadi larvali di tenie che formano cisti patologiche degli organi umani, trasmessa ingerendo le uova del parassita, espulse nelle feci di cani e animali selvatici. L’echinococcosi cistica e alveolare sono le più diffuse a livello globale |
| Trematodiasi di origine alimentare | Un gruppo di malattie elmintiche infettive acquisite consumando pesce, crostacei e verdure contaminati da trematodi parassiti allo stadio larvale |
| Tripanosomasi Africana umana | Infezione protozoaria trasmessa dalla puntura delle mosche tse-tse che è quasi al 100% fatale senza una diagnosi tempestiva e un trattamento adeguato per impedire ai parassiti di invadere il sistema nervoso centrale |
| Leishmaniosi | Un gruppo di malattie protozoarie trasmesse attraverso le punture delle mosche della sabbia. La forma più grave (viscerale) colpisce gli organi interni |
| Lebbra | Malattia causata dall’infezione con un batterio a crescita lenta, che colpisce principalmente la pelle, i nervi periferici e gli occhi |
| Filariosi linfatica (elefantiasi) | Infezione elmintica trasmessa dalle zanzare i cui vermi si insediano e si riproducono nel sistema linfatico. È associata a infiammazione dolorosa ricorrente e ingrossamento anomalo degli arti e dei genitali |
| Micetoma, cromoblastomicosi | Malattie infiammatorie croniche, e progressivamente distruttive, della cute e dei tessuti sottocutanei che colpiscono abitualmente gli arti inferiori. L’infezione si verifica quando le lesioni permettono ai funghi di entrare nel corpo |
| Noma | Malattia cancrenosa che colpisce la bocca e il volto. Colpisce principalmente i bambini di età compresa tra 2 e 6 anni |
| Oncocercosi (cecità fluviale) | Infezione elmintica trasmessa dalla puntura di moscerini ematofagi infetti che provoca intenso prurito e lesioni oculari. I vermi nematodi adulti producono larve che possono portare a disabilità visiva e cecità permanente |
| Rabbia | Malattia virale prevenibile trasmessa all’uomo attraverso i morsi di animali infetti, in particolare i cani |
| Scabbia e altre ectoparassitosi | Un gruppo di infestazioni cutanee causate da acari, pulci e pidocchi. La scabbia si verifica quando l’acaro responsabile si insinua nello strato superiore della pelle in cui vive e depone le uova, provocando intenso prurito ed eruzioni cutanee |
| Schistosomiasi | Un gruppo di infezioni da elminti trematodi contratte quando le forme larvali rilasciate dalle lumache d’acqua dolce penetrano nella pelle umana durante il contatto con acque contaminate |
| Avvelenamento da morso di serpente | Condizione potenzialmente letale causata dall’iniezione di tossine attraverso il morso di un serpente velenoso |
| Elmintiasi trasmesse dal suolo | Infezioni da elminti (ascariasi, anchilostomiasi, tricuriasi) trasmesse attraverso il suolo contaminato da feci umane; causano anemia, carenza di vitamina A, ritardo della crescita, malnutrizione, ostruzione intestinale e sviluppo alterato |
| Teniasi e (neuro) cisticercosi | La teniasi è causata dalla presenza di cestodi (tenie adulte) nell’intestino umano. La cisticercorsi si verifica quando gli essere umani ingeriscono uova di tenia che si sviluppano come larve nei tessuti, compreso il cervello |
| Tracoma | Infezione batterica trasmessa attraverso il contatto diretto con secrezioni oculari o nasali infettive e associata a condizioni di vita e pratiche igieniche non sicure. Se non trattata, provoca opacità corneali irreversibili e cecità |
| Framboesia | malattia infettiva causata da Treponema pallidum subsp. pertenue, trasmessa per contatto cutaneo diretto, tipica di aree umide equatoriali come Africa, Asia e America Latina. Inizia come pomfo indolore al sito di inoculo (gambe, piedi, glutei), che si ulcera dopo settimane di incubazione |
Conseguenze
Disabilità, stigma, ritardo nello sviluppo fisico e intellettuale durante l’infanzia (compromettendo anche l’apprendimento scolastico). Negli adulti si genera una ridotta produttività lavorativa, costringendo spesso i lavoratori a lasciare il posto di lavoro, infliggendo un peso alle famiglie con costi considerevoli per cercare assistenza sanitaria.
A livello mondiale circa 2 miliardi di persone vengono colpite dalle malattie tropicali neglette. Per avvelenamento, morsi di serpente, rabbia e dengue, ogni anno muoiono 200 mila individui. Il paradosso è rappresentato dal fatto che in molti Stati (grazie agli investimenti economici e al forte impegno politico) tali malattie sono di fatto scomparse, o quantomeno sono sotto controllo. Viceversa, nei paesi sottosviluppati il tasso di mortalità è sempre rilevante.
Cosa fare allora?
Contrastare le malattie tropicali neglette non significa solo “avere il farmaco giusto”, ma organizzare meglio la risposta sanitaria. A livello internazionale, le strategie più efficaci ruotano intorno ad alcuni pilastri:
- Integrare le malattie tropicali neglette nei servizi di base: diagnosi e cura devono essere disponibili nei servizi territoriali e nella medicina di famiglia, non solo in pochi centri altamente specialistici;
- Rafforzare prevenzione e condizioni di vita: acqua potabile, servizi igienici, gestione dei rifiuti, controllo dei vettori (zanzare, insetti) sono parte integrante della “terapia”;
- Coinvolgere le comunità: programmi efficaci nascono quando chi vive nei territori partecipa all’identificazione dei problemi e alla progettazione delle soluzioni, inclusa la lotta allo stigma;
- Investire in ricerca e innovazione: servono test più semplici, farmaci più maneggevoli, strategie di distribuzione intelligenti e sostenibili nel tempo, soprattutto nei contesti con risorse limitate.
L’OMS ha costruito una vera e propria “road map” fino al 2030, che indica obiettivi di controllo, eliminazione o eradicazione per molte NTDs, legandoli agli Obiettivi di Sviluppo Sostenibile dell’ONU.
Che cosa possiamo fare noi, come cittadini e come operatori sanitari
Anche chi vive in Paesi ad alto reddito può avere un ruolo, come cittadino o come professionista. Alcuni esempi concreti:
- Informarsi da fonti affidabili e non alimentare allarmismi o stigmatizzazione verso persone provenienti da Paesi dove queste malattie sono più diffuse;
- Per chi viaggia in aree tropicali o subtropicali, pianificare la partenza con un consulto sanitario, seguire le indicazioni sulle misure di protezione (repellenti, zanzariere, comportamenti sicuri) e, al rientro, riferire sempre eventuali sintomi e la destinazione al medico curante;
- Come operatori sanitari, mantenere uno sguardo aperto: chiedere sistematicamente la storia di viaggi, lavoro e condizioni di vita, utilizzare i canali di consulenza disponibili, segnalare tempestivamente ai servizi di sanità pubblica i casi sospetti o confermati, come previsto dalla normativa;
- Sostenere, anche solo con la propria voce, politiche che puntano su equità, accesso alle cure, miglioramento delle condizioni di vita e collaborazione internazionale.
Cosa fare in casa? Stop ai ristagni d’acqua
- Svuotare regolarmente sottovasi, secchi, annaffiatoi, bidoni e qualsiasi contenitore dove si accumula acqua piovana;
- Coprire cisterne e serbatoi con coperchi o reti ben fissate;
- Pulire periodicamente grondaie, tombini e caditoie per evitare ristagni;
- Usare, se indicato dai Comuni, prodotti larvicidi nei pozzetti privati secondo le istruzioni.
Queste azioni, sommate agli interventi su suolo pubblico, aiutano a ridurre la possibilità che una zanzara che punge una persona infetta possa poi diffondere il virus ad altre persone.
Proteggersi dalle punture di zanzara
Anche senza allarmismi, in estate e nelle zone con molta zanzara tigre ha senso adottare qualche precauzione in più, soprattutto per bambini, anziani, persone fragili e viaggiatori di rientro da Paesi tropicali:
- Usare repellenti cutanei registrati seguendo sempre attentamente le indicazioni su età, quantità e modalità d’uso;
- Indossare abiti chiari, a maniche e pantaloni lunghi, soprattutto nelle ore di maggiore attività delle zanzare;
- Installare zanzariere a porte e finestre e, quando necessario, utilizzare zanzariere sul letto;
- In casa, usare dispositivi elettrici o altri sistemi anti‑zanzare approvati.
Per chi vive o lavora in zone con intensa infestazione, è utile informarsi sulle campagne di disinfestazione programmate dal Comune e rispettare le indicazioni (per esempio, tenere chiuse le finestre durante i trattamenti).
Prima, durante e dopo un viaggio all’estero
Molte NTDs si incontrano soprattutto in alcuni Paesi tropicali e subtropicali. Per chi viaggia, la prevenzione comincia prima della partenza:
- Prima di partire:
- Consultare il sito del Ministero della Salute o il portale “Viaggiare Sicuri” per informazioni aggiornate sull’area di destinazione;
- Verificare di essere in regola con le vaccinazioni di routine e, se necessario, con quelle raccomandate per il viaggio (ad esempio febbre gialla in alcune aree, o altri vaccini specifici);
- Valutare, in base alla meta, un consulto in un ambulatorio di medicina dei viaggiatori o malattie tropicali.
- Durante il viaggio:
- Seguire rigorosamente le misure di protezione dalle punture di insetto (repellenti, zanzariere, abbigliamento adeguato);
- Fare attenzione ad acqua e alimenti: bere acqua sicura, evitare ghiaccio di origine incerta, preferire cibi ben cotti.
- Al rientro:
- Se compaiono febbre, eruzioni cutanee, disturbi intestinali o altri sintomi entro qualche settimana, informare il medico dicendo chiaramente dove si è stati: questo aiuta a riconoscere precocemente eventuali infezioni “importate”.
Piccoli gesti, grande impatto
Infine, alcune azioni “trasversali” utili a tutti:
- Informarsi da fonti istituzionali e affidabili (Ministero della Salute, ISS, Regioni, OMS) evitando di condividere notizie non verificate che alimentano paure o stigma;
- Collaborare con il proprio Comune quando vengono diffusi avvisi su campagne anti‑zanzare o su misure da adottare in caso di casi confermati nella zona;
- Per chi ha patologie croniche, gravidanza o fragilità, parlarne con il proprio medico prima di programmare viaggi in aree tropicali.
In sintesi, prevenire le NTDs nella vita quotidiana in Italia non richiede misure straordinarie, ma la somma di comportamenti semplici: prendersi cura dell’ambiente (meno ristagni, meno zanzare), viaggiare in modo consapevole e aiutare il sistema sanitario a riconoscere e gestire rapidamente eventuali casi. Sono passi alla portata di tutti, che rafforzano la sicurezza sanitaria del singolo e della comunità.